Eine Erkrankung gezielt behandeln – dazu braucht man Informationen über den Ablauf der Krankheit auf molekularer und zellulärer Ebene. Das gilt auch für die Gruppe der Muskelerkrankungen zu denen kongenitale Muskeldystrophien (MDC) gehören. Bielefelder Wissenschaftler*innen konnten ein entscheidendes Gen identifizieren, das bei Funktionsverlust MDC auslöst. Hauptkooperationspartner ist die Arbeitsgruppe von M.D. Carsten G. Bönnemann des National Institutes of Health in den USA, zahlreiche weitere internationale Partner waren an dem Forschungsprojekt beteiligt. Finanziert wird die Kooperation aus Drittmitteln der Deutschen Forschungsgemeinschaft. Die Ergebnisse sind am 15. November 2021 in der Fachzeitschrift EMBO Molecular Medicine erschienen.
Kongenitale Muskeldystrophien umfassen eine Gruppe von Erkrankungen, deren Hauptmerkmal die Degeneration von Muskeln sind: Diese werden schwach ausgeprägt und bilden sich zunehmend zurück. Symptome treten bereits nach der Geburt oder innerhalb der ersten Lebensmonate auf. Die motorische Entwicklung der Kinder – beispielsweise die Kontrolle des Kopfes, das freie Sitzen oder Krabbeln – verzögert sich oder wird nicht abgeschlossen. In manchen Fällen ist die Muskelschwäche so stark ausgeprägt, dass keine Bewegungen gegen die Schwerkraft möglich sind. Je nach Form der MDC betrifft die Muskelschwäche auch Organe wie die Lunge oder das Herz und führt zu einer verkürzten Lebenserwartung. Bei manchen Formen ist das zentrale Nervensystem betroffen.
Die Krankheitsursache ist bei den verschiedenen Formen der MDC unterschiedlich. Die Erkrankung kann durch seltene Veränderungen in Gensequenzen ausgelöst werden. Wissenschaftler*innen unterscheiden die verschiedenen Formen der Erkrankung danach, welche Gensequenzen betroffen sind und welche entsprechenden Folgen sich auf molekularer und zellulärer Ebene ergeben.
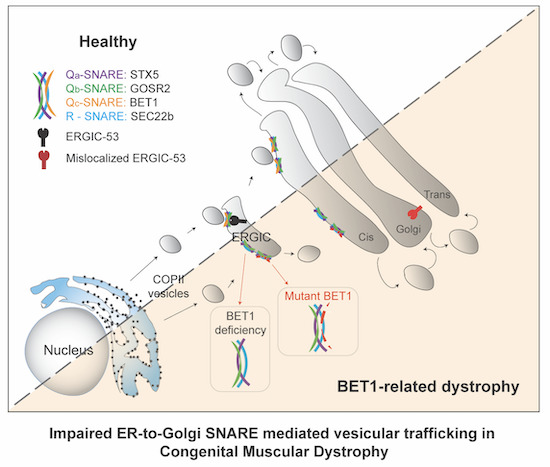
Ein „neues“ Gen konnten die Wissenschaftler*innen nun als ausschlaggebend identifizieren: das Gen BET1. Beim Transport innerhalb der Zelle spielt es eine wichtige Rolle. „In unseren Zellen findet ein reger Austausch statt“, sagt PD. Dr. Michael Schwake, federführender Leiter der Forschungskooperation. „Proteine, die beispielsweise als Botenstoffe oder Bausteine funktionieren, müssen von ihrem Produktionsort an die richtige Stelle gebracht werden. Dafür gibt es ein eigenes Transportsystem in den Zellen, die Vesikel. Man kann sich das ein bisschen wie LKW fahren vorstellen. Das Vesikel ist eine eigene Struktur – ein Bläschen –, das Stoffe einschließt, transportiert und am Bestimmungsort abliefert.“
Das Gen BET1 ist an diesem Transportsystem der Zelle beteiligt. „Die Vesikel setzen sich aus verschiedenen Bausteinen zusammen. Einer davon wird durch das Gen BET1 kodiert, also nach dessen genetischer Anleitung produziert“, sagt der Forscher. Dieser Prozess war bei den an MDC Erkrankten der Studie beeinträchtig. „Wir konnten nachweisen, dass das Gen BET1 bei einer bestimmten Veränderung seine Funktion im Transportmechanismus verliert. Damit ist es uns gelungen, eine sogenannte Funktionsverlust-Mutationen für das Gen BET1 zu identifizieren, die MDC auslösen. Bisher stand dieses Gen noch nicht im Zusammenhang mit Erkrankungen bei Menschen.“
Die Diagnose der Krankheit wird häufig durch genetische Untersuchungen gestellt, allerdings sind bisher noch nicht alle relevanten Gensequenzen identifiziert worden. Momentan wird daher oft eine Differentialdiagnose gestellt – Ärzt*innen schließen anderer Erkrankungen aus, die ähnliche Symptome verursachen. „Viele Patient*innen leiden an MDC, ohne eine genetische Diagnose erhalten zu haben“, sagt Schwake. „Das liegt unter anderen daran, dass wir noch zu wenig über die genetischen Ursachen und deren molekularen Konsequenzen wissen. Gleichzeitig können sie die Basis für eine eindeutige, individuelle Diagnose und eine zielgerichtete Behandlung bilden“.

Die genetische Disposition einer Person – also mit welchen Erbanlagen sie geboren wurde – kann entscheidend sein und kann der Grund dafür sein, warum ein Medikament bei den Betroffenen nicht zwangsläufig wirkt: „Die genetische Ursache für MDC ist sehr komplex, aber sie weist daraufhin, welcher Mechanismus in der Zelle betroffen ist. Bei den unterschiedlichen Formen von MDC ist der Mechanismus sehr unterschiedlich. Ein zielgerichtetes Medikament setzt an einem definierten Mechanismus an, deswegen kann das gleiche Medikament nicht allen gleich gut helfen“, erklärt Schwake.
Die Grundlagenforschung der Wissenschaftler*innen ist gleichzeitig ein Ausblick. „Mit dem Wissen können hoffentlich neue Medikamente entwickelt werden. Langfristig könnte man dann schauen, wo die Therapie in der Zelle für eine bestimmte Person ansetzen muss. Das ist der Grundgedanke der personalisierten Medizin: Medikamente, die exakt zur genetischen Disposition der einzelnen Person passen.“
Für die meisten Formen der MDC gibt es bisher keine Therapien, die den Erkrankten wirksam helfen. Stattdessen werden die Symptome behandelt, oft wird beispielsweise eine Physiotherapie eingesetzt, um die Beweglichkeit der Betroffenen zu erhalten.




